دکتر اینترنتی
مطالب متنوع پزشکی و آموزشیدکتر اینترنتی
مطالب متنوع پزشکی و آموزشیآشنایی با آناتومی جمجمه
جمجمه یک ساختار استخوانی است که در تمامی حیوانات وجود دارد که به عنوان چهارچوب سر عمل میکند.جمجمه ساختار صورت را حفظ میکند و مغز را هم از صدمه دیدن حفظ میکند.
به گزارش خبرنگار سایت پزشکان بدون مرز ، جمجمه بدون در نظر گرفتن استخوان متحرک فک تحتانی ، کرانیوم نامیده میشود. کرانیوم از دو بخش تشکیل شده است. جمجمه مغزی که بخشی از جمجمه است که وظیفه حفاظت از مغز را بر عهده دارد. و قسمت دوم استخوانهای صورت ، در جلو و پایین جعبه مغزی قرار گرفته است و اسکلت صورت را میسازد. استخوانهای جعبه مغزی ۸ عدد هستند ۴ عدد فرد و میانی و ۲ عدد زوج و طرفی هستند. استخوانهای صورت ۱۴ عدد هستند که ۶ عدد زوج و ۲ عدد فرد هستند.
در مجموع ۲۲ عدد استخوان ، جمجمه را تشکیل میدهند. در ضخامت برخی از استخوانهای سر و صورت حفرات تو خالی هوایی به نام سینوس وجود دارند که به حفره بینی مرتبط هستند. غیر از مفصل گیجگاهی فکی که تنها مفصل متحرک جمجمه است بقیه استخوانها از طریق مفاصل لیفی به یکدیگر متصل هستند.
استخوانهای فرد جعبه مغزی
استخوان پیشانی
این استخوان دارای یک صفحه افقی و یک صفحه عمودی است. بخش عمودی ، پیشانی و جدار قدامی کاسه سر را میسازد. سطح برونی این بخش محدب است و روی آن برآمدگیهای پیشانی دیده میشود. در زیر این برآمدگیها ، قوسهای ابرویی وجود دارد. سطح درونی بخش عمودی دارای چینهایی است که مربوط به چینهای نیمکرههای مغزی است. بخش افقی این استخوان در تشکیل حفره مغزی قدامی و بخش برونی آن در تشکیل سقف کاسه چشم شرکت میکند.
استخوان پرویزنی
این استخوان در قسمت قدامی قاعده جمجمه و در زیر استخوان پیشانی و قدام استخوان اسفنوئید قرار دارد. دارای یک صفحه سوراخدار به نام صفحه غربالی ، یک تیغه عمودی و دو توده طرفی است . صفحه غربالی بخشی از سقف حفره بینی را میسازد، تودههای طرفی در تشکیل جدار خارجی حفره بینی و جدار داخلی حفره کاسه چشمی شرکت دارند.
استخوان شب پره
این استخوان در قاعده جمجمه قرار داشته و در تشکیل حفره مغزی قدامی ، میانی و خلفی شرکت دارد. این استخوان دارای قسمتهای زیر است: تنه که در تشکیل جایگاه غده هیپوفیز و سقف حفره بینی و حلق شرکت دارد، دو بال بزرگ که دارای سوراخهایی است برای عبور عصب ماگزیلاری و عصب ماندیبولار و شریان پرده مغزی میانی ، دو بال کوچک که محل عبور عصب بینایی است و دو زایده پتریگوئید که از طرفین سطح تحتانی تنه به طرف پایین کشیده شدهاند.
استخوان پس سری
این استخوان قسمت خلفی سقف و قاعده جمجمه را تشکیل میدهد. این استخوان در سر سوراخ بیضی شکل را احاطه میکند که از طریق آن حفره جمجمهای خلفی با مجرای مهرهای ارتباط دارد. این استخوان دارای یک صدف است که ۴ تا حفره دارد، دو حفره پایینی با نیمکرههای مخچه مجاور بوده و دو حفره بالایی با نیمکرههای مخچه مجاور بوده و دو حفره بالایی با نیمکرههای مغز مجاور هستند. در طرفین سوراخ بیضی تودههای طرفی وجود دارد که دارای کانال زیر زبانی است که عصب زیر زبانی از آن عبور میکند.
استخوانهای زوج جعبه مغزی
استخوان آهیانه
این استخوان قسمتهای طرفی و سقف جمجمه را میسازد، این استخوانها که با یکدیگر مفصل شدهاند، در جلو با استخوان پیشانی و در عقب با استخوان پسسری ، مفصل میگردد.
استخوان گیجگاهی
این استخوان در طرفین جمجمه قرار دارد و در تشکیل قسمت جدار طرفی و قاعده کاسه سر شرکت میکند. دستگاه شنوایی – تعادلی بدن در ضخامت آن قرار دارد.
استخوانهای زوج صورت
استخوانهای فک فوقانی
به گزارش خبرنگار سایت پزشکان بدون مرز ، وقتی در خط وسط با یکدیگر مفصل میشوند آرواره فوقانی را تشکیل میدهند. هر استخوان فک فوقانی در تشکیل حفرات بینی ، دهان ، کف کاسه چشم شرکت دارد. این استخوان دارای یک تنه است که بزرگترین سینوس صورت را دربرمیگیرد و دهانه آن به حفره بینی باز میشود. این استخوان دارای ۴ زایده است که مهمترین آنها ، زایده کامی است که سطح فوقانی آن قسمت اعظم کف حفره بینی را میسازد، سطح تحتانی در تشکیل سقف دهان و قسمت قدامی آن در تشکیل کام سفت ، شرکت دارد.
استخوانهای کامی
در بخش خلفی حفره بینی و در عقب فک فوقانی قرار دارد. هر استخوان در تشکیل جداره خارجی و کف حفره بینی ، سقف دهان و کف کاسه چشم شرکت دارد.
استخوانهای گونه
در طرفین صورت قرار دارد و برآمدگی گونه را میسازد. هر استخوان گونه در تشکیل جدار خارجی چشم و برجستگی گونهای ، شرکت میکند.
استخوانهای بینی
دو استخوان کوچک و تقریبا چهار گوش هستند. از نظر شکل و اندازه در افراد مختلف متفاوتاند. اتصال استخوانهای بینی بهم پل بینی را میسازد.
استخوانهای اشکی
کوچکترین و خرد شوندهترین استخوانهای جمجمه میباشند. این استخوان در تشکیل قسمتی از جدار داخلی کاسه چشم و جدار خارجی حفره بینی شرکت دارد. در بخش قدامی از سطح خارجی آن یک ناودان عمودی وجود دارد که جایگاه کیسه اشکی است.
استخوانهای شاخک تحتانی بینی
خمیده و نازک بوده به جدار خارجی حفره بینی میچسبد. بین شاخک تحتانی و جدار خارجی حفره بینی ، ماتوس تحتانی بینی قرار دارد که مجرای اشکی بینی به داخل آن باز میشود.
استخوانهای فرد صورت
استخوان تیغه بینی
استخوان نازک ، پهن و ذوزنقه ای شکل است که قسمت خلفی دیواره میانی بینی را تشکیل میدهد. نیمه فوقانی کنار قدامی آن با تیغه عمودی اتموئید (پرویزنی) و نیمه تحتانی آن با غضروف تیغه بینی مفصل میشود. کنار خلفی آن آزاد بوده و سوراخهای خلفی بینی را از هم جدا میکند.
استخوانها فک تحتانی
بزرگترین و قویترین استخوان صورت است که به تنهایی آرواره تحتانی را میسازد و با استخوانهای گیجگاهی مفصل میشود. دارای تنه نعل اسبی شکل و دو شاخه میباشد. در کنار فوقانی تنه حفراتی برای دندانها وجود دارد. شاخ فک تحتانی از انتهای خلفی تنه به سمت بالا در هر طرف کشیده میشود و مهمترین زایده آن زایده کوندیلار که از طریق یک دیسک غضروفی لیفی با استخوان گیجگاهی مفصل شده و تنها مفصل متحرک جمجمه را ایجاد میکند.
ملاجها و استخوان های لامی
ملاجها فضای نرم غشایی موقتی در استخوانهای سر هستند که در ابتدای تولد وجود دارند که بعد از تولد بسته میشوند. استخوان لامی در زیر زبان و بالای حنجره قرار دارد و شکسته شدن آن سبب انسداد راه هوایی میشود.
آشنایی با آناتومی گردن
ستون فقرات گردنی شامل هفت مهره و دیسکهای بین مهره ای است. این مهره ها با تحمل وزن سر، عامل حرکات متنوع آن نیز هستند. ریشه های عصبی مربوط به اندامهای فوقانی از میان مهره های گردن عبور کرده و سپس به نواحی بازو، ساعد و انگشتان دستان امتداد می یابند، عضلات بسیاری در ناحیه گردن وجود دارند، بعضی از آنها از ناحیه پس سری تا مهره های سینه ای کشیده شده اند.
به گزارش خبرنگار سایت پزشکان بدون مرز ، ضعف های عضلانی، کشیدگی های عضلانی ناگهانی و بیش از حد، وضعیت های غلط در ایستادن، نشستن، خوابیدن و غیره می توانند عامل بروز دردهای ناحیه گردن باشند. دردهای گردن می توانند منشاء استخوانی، عضلانی و عصبی غیره داشته باشند.
● ساختار اسکلتی:
جزء ستون مهره ها می باشد که هفت مهره از سی و سه مهره را تشکیل می دهد .
در مهره های گردن اولین مهره ، اطلس نام دارد که دارای جسم مهره ای نمی باشد و به صورت یک حلقه استخوانی است . دومین مهره به نام اکسیس که به مهره اول متصل شده و موجب حرکات چرخش سر به چپ و راست می شود . مهره هفتم گردنی دارای بلند ترین زائده شوکی بوده و از بقیه مهره های گردن بلند تر است . در بخش خلفی گردن قابل لمس می باشد و در ضمن متمایز کننده مهره های گردنی یا پشتی است .
● آناتومی گردن
یکی از انعطافپذیرترین نواحی در ستون فقرات، ناحیه گردنی (سرویکال) است. ستون فقرات گردنی شامل هفت مهره و دیسکهای بین مهرهای است. این مهرهها با تحمل وزن سر، عامل حرکات متنوع آن نیز هستند. ریشههای عصبی مربوط به اندامهای فوقانی از میان مهرههای گردن عبور کرده و سپس به نواحی بازو، ساعد و انگشتان دست امتداد مییابند. عضلات بسیاری در ناحیه گردن وجود دارند. بعضی از آنها از ناحیه پس سری تا مهرههای سینهای کشیده شدهاند.
عروق خونی، اعصاب و ساختمانهای بالاتنه را به سر متصل میکنند: سرخرگ کارتید، سیاهرگ وداجی، سیاهرگ نایی، سیاهرگ مهرهای، غده تیروئید، اعصاب گردنی و شبکه عصبی بازویی.
این ساختمانها در فضای فشرده محدودی قرار گرفتهاند. بنابراین اگر یک منطقه آسیب ببیند، احتمالا ساختمانهای دیگری نیز از این آسیب متأثر میشوند. در نتیجه زمانی که با درد ناحیه گردن مواجه میشوید، این احتمال وجود دارد که علت این درد به منابع دیگری مربوط شود که از جمله آنها میتوان به تورم گرههای لنفاوی، برجستگی دیسک بین مهرهای (زمانی که دیسک گردن جابجا شود)، پیچ خوردگی رباط و کشیدگی عضله اشاره کرد. با این وجود کمتر اتفاق میافتد که راجع به اهمیت گردن فکر کنید. در ضمن وقت کمتری را به اجرای تمرینات تقویتی گردن اختصاص میدهید. تنها کسانی که از اهمیت این موضوع آگاه دارند، ورزشکارانی هستند که رشته ورزشی آنها مستلزم تماس بدنی است.
● ساختار عضلانی:
عضلات جناغی چنبری پستانی ، طویل گردنی ، راست راسی قدامی ، طویل راسی و نردبانی خلفی، میانی و قدامی ، عضلات موجود در این ناحیه می باشد که حرکات تا شدن ، باز شدن و چرخش ها را برای سر شما امکان پذیر می کنند .
قوی کردن این عضلات می تواند تا حدی از درد در ناحیه گردن در میانسالی را کاهش دهد
تفاوت عمدهای میان عضلات گردن و عضلات اندامها وجود دارد. در مورد اندامها باید گفت که یک عضله (نظیر عضله بازویی چپ) به مجموعهای از استخونها (واقع در بازوی چپ) متصل است. برخلاف آنچه گفته شد عضلات گردن روی یک ساختمان کلی (نظیر جمجمه یا مهرههای گردن) فعالیت میکنند. به این منظور، عضلات طرفین گردن طوری قرار گرفتهاند که یک عضله در هر طرف گردن وجود دارد. گردن مرکب از چند عضله مختلف است. اما فقط چند تا از آنها به تنهایی روی مهرهها فعالیت میکنند. در این جا راجع به عضلاتی که حنجره(حاوی طنابهای صوتی) و حلق (گلو) را تحت کنترل قرار میدهند بحث نمیکنیم.
● عضله ترقوی- ماستوئیدی
نام این عضله حاوی اطلاعات ارزندهای است. زیرا محل استقرار سر ثابت و متحرک این عضله را به خوبی نشان میدهد. این عضله دو طرفی از دو منطقه جناغ سینه و ترقوه شروع میشود. ترقوی به طرف بالا و پهلو امتداد داشته، به زایده ماستوئیدی استخوان گیجگاهی متصل بوده و سر متحرک این عضله را تشکیل میدهد. برجستگی کوچکی که در قاعده جمجمه و پشت گوش احساس میکنید محل دقیق زایده مستوئیدی را به خوبی نشان میدهد. زمانی که یکی از عضلات ترقوی- ماستوئیدی فعال میشود سر به طرف عضله فعال کج میشود. زمانی که دو عضله با هم فعالیت میکنند گردن به جلو خم میشود و این عمل از طریق حرکت چانه به طرف سینه میسر میشود.
● عضله مهرهای رأسی
این عضله، بخشی بزرگ و فوقانی (به طرف سر) عضله مهرهای را تشکیل میدهد که در قسمت اعظم طول بخش میانی پشت امتداد دارد. بخش رأس (سر) عضله مهرهای از طرفین زایدههای خاری (برجستگی وسط مهره) قفسه منشعب شده و در محل اتصال به زایده ماستوئیدی، سر متحرک عضله را تشکیل میدهد. زمانی که دو عضله چپ و راست با هم فعالیت میکنند، گردن و سر کشیده میشود.
● عضله نردبانی قدامی
عضله ترقوی- ماستوئیدی، عضلات نردبانی قدامی، میانی و خلفی را تا حدی پوشش میدهد. عضله نردبانی قدامی از زایدههای عرضی (برجستگی کنارههای هر مهره) بخش میانی ۳ یا ۴ مهره گردنی سرچشمه میگیرد. این عضله به طرف پایین و پهلو کشیده شده و سر متحرک آن در ناحیه دنده اول به وجود میآید. عمل این عضله سبب میشود منطقه گردنی ستون مهرهها خم شود.
● عضله نردبانی میانی
عضله نردبانی میانی بزرگتر از سایر عضلات نردبانی است. سر ثابت آن در ۶ مهره گردنی قرار دارد. عضله نردبانی میانی نیز همچون عضله نردبانی قدامی به پایین و پهلو کشیده میشود و سر متحرک آن در دنده اول قرار دارد. بین دو عضله نردبانی میانی و قدامی، روزنهای وجود دارد که توسط اعصاب و عروق خونی مهمی که به عضلات بازو و بالاتنه کشیده میشوند، پر میشود. عمل این عضله سبب میشود مهرههای گردنی خم شده و به طرف مخالف بچرخند (عضلات سمت چپ، سر را به طرف راست میچرخانند).
● عضله نردبانی خلفی
معمولا عضله نردبانی خلفی کوچکتر از دو عضله نردبانی دیگر است. این عضله از پشت زایده عرضی ۲ یا ۳ مهره گردنی تحتانی منشعب میشود. عضله نردبانی خلفی به طرف پایین کشیده شده، بین عضله نردبانی میانی و عضله بالا برنده کتف قرار گرفته از دنده اول عبور کرده و با دنده دوم یا سوم ارتباط پیدا کرده و سر متحرک این عضله را تشکیل میدهد. این عضله، مهرههای گردنی را منقبض کرده و میچرخاند.
● عضله طویل
نام این عضله به این علت انتخاب شده است که جزو عضلات دراز بدن است. در واقع عضله طویل، بخش فوقانی عضلات راست کننده مهرهها را تشکیل میدهد. این عضله از زایده عرض مهرههای گردنی شروع شده و در زایده عرضی مهرههای فوقانی (به طرف بخش فوقانی سر)، سر متحرک عضله را به وجود میآورد. زمانی که عضله طویل یک طرف گردن فعالیت کند، گردن به پهلو خم میشود؛ اما زمانی که هر دو عضله طویل با هم فعالیت کنند، عضله را نیز میکشند.
● اعصاب جلوی گردن :
به گزارش خبرنگار سایت پزشکان بدون مرز ، پوست روی عضله ی Trapezius در پشت گردن و پوست پشت کاسه ی سر تا ورتکس شاخه های خلفی c2 تاc5 را به صورت سگمنتال دریافت می کند.
عصب اکسیپیتال بزرگ ( ( Great Occipital Nerve ازشاخه ی خلفی عصب c2 جدا می شود.
پوست جلوی گردن و همچنین طرفین گردن شاخه های قدامی اعصاب c2 تا c4 را از طریق شاخه های گردنی دریافت می کند. ضمنا این شاخه هااز زیر کنار خلفی Sternocleidomastoid ظاهر می شوند.
عصب اکسیپیتال کوچک (Lesser Occipital Nerve ) ازc2 بعد از دور زدن عصب شوکی در طول کنار خلفی عضله ای استرنوکلید و ماستویید به بالا می اید تا به پوست بخش خارجی ناحیه ی Occipital و سطح داخلی لاله ی گوش وارد می شود.
عصب جلدی عرضی (Transverse Cutaneous Nerve) ازc2 و c3 از پشت بخش میانی کنار خلفی عضله ی استر نو کلید ماستویید ظاهر می شود. سپس در عرض عضله به جلو آمده و با دادن شاخه هایی به پوست سطوح قدامی و خارج گردن از تنه ی ماندیبل تا جناغ ادامه می یابد.
عصب سوپراکلا ویکولار (Supraclavicular Nerve ) ازc3 و c4 از زیر کنار خلفی عضله ی استرنو کلید و ماستوئید ظاهر می شود ودر نیمه ی خارجی گردن به پایین آمده و باعبور از روی دیواره ی قفسه ی سینه و ناحیه ی شانه تا سطح دنده ی دوم پایین می آید.
● عصب سوپراکلاویکولار
سوپراکلاویکولارداخلی که از روی انتهای داخلی ترقوه عبورکرده وبه پوست تا صفحه ی میانی عصب دهی می کند.
سوپراکلاویکولاربینا بینی که ازروی بخش میانی تر قوه می گذرد وبه پوست دیواره ی قفسه ی سینه وارد می شود.
سوپرا کلاویکولار خارجی که از روی انتهای خارجی ترقوه می گذرد وبه پوست روی شانه و نیمه ی فوقانی عضله ی دلتوئید وارد می شود همچنین به سطح خلفی شانه تا خار کتف نیز عصب می دهد .
آشنایی با آناتومی معده
معده در ربع فوقانی چپ ابدومن قرار گرفته و قسمتی از آن بوسیله دنده ها پوشانیده می شود این عضو در یک رینس در نواحی اپی گاستریک و هیپوکوندریاک چپ که توسط جدار قدامی ابدومن و دیافراگم بین کبد و طحال محدود می شود قرار دارد
آناتومی سطحی
به گزارش خبرنگار سایت پزشکان بدون مرز ، مری ۳ سانتی متر در طرف چپ خط وسط پشت قسمت فوقانی غضروف دنده ششم از دیافراگم عبور کرده و کمی پایینتر در پشت غضروف دنده هفتم وارد معده می شود خط کنار راست مری به طرف پایین رفته و در طرف راست به صورت خم کوچک معده تا پیلوروس انحنا پیدا می کند.
پیلوروس ۱-۲ سانتی متر در طرف راست خط وسط یا در حدود خط ترانس پیلوریک اگر شخص در حالت سوپاین و معده خالی باشد قرار دارد کنار چپ معده به طرف بالا و چپ برآمده شده و فوندوس را که معمولا پر از گاز است را می سازد فوندوس از خط میدکلاویکولار تا دنده ۵ بالا می رود از اینجا خم بزرگ در مسیر کاملا متغیری بسته به وضعیت بدن تا پیلور کشیده می شود پیلوروس ممکن است در وضعیت ایستاده ۳-۱۰ سانتی متر پایین بیاید به این معنی که انتروم پیلوریک به خصوص وقتی که پر باشد پایین تر آمده و در افراد لاغر تا زیر ناف و به داخل لگن کاذب برود در افراد چاق معده بیشتر به حالت عرضی و اصطلاحا به شکل شاخ گاو است در حالی که در افراد لاغر به شکل حرف جی است
شکل و موقعیت
شکل بسته به تغییرات درون و احشای مجاور تغییر می کند به وسیله عوامل زیر تعیین می گردد:
۱-مقدار محتویات معده
۲-مرحله ای که فرایند هضم به آن رسیده
۳-میزان رشد عضله معده
۴-وضعیت روده های مجاور
ظرفیت متوسط معده از حدود ۳۰ میلی لیتر در هنگام تولد تا ۱۰۰۰ میلی لیتر در هنگام بلوغ و ۱۵۰۰ میلی لیتر یا بیشتر در بالغین افزایش پیدا می کند
سوراخ ها
سوراخ کاردیاک: سوراخ مری به داخل معده.در مجاورت نزدیکی با بخشی از دیافراگم دارد که قلب روی آن قرار میگیرد.کنار راست مری با خم کوچک معده امتداد پیدا میکند, کنار چپ در یک زاویه به خم بزرگ پیوسته و بریدگی کاردیاک را به وجود می آورد.
سوراخ پیلوریک:سوراخ معده به داخل دئودنوم که در طرف راست خط وسط در سطح کنار فوقانی اولین مهره کمری قرار دارد موقعیت آن روی سطح معده معمولا به وسیله یک شیار حلقوی یا تنگی دئودنوژوژنال مشخص می گردد
خم ها
خم کوچک:کنار راست یا مقعر معده را می سازد یک بریدگی کاملا مشخص به نام بریدگی زاویه ای که موقعیت آن تا حدودی با اتساع معده تغییر می کند و به انتهای پیلوریک نزدیکتر از انتهای کاردیاک می باشد معده را به یک قسمت راست و یک قسمت چپ تقسیم می کند.
خم بزرگ: به طرف چپ و جلو قرار داشته و ۴ یا ۵ برابر بزرگتر از خم کوچک است از سوراخ کاردیاک شروع شده و به طرف بالا و چپ قوس می زند بالاترین نقطه تحدب آن در سطح غضروف دنده ای ۶ طرف چپ است
سطوح
سطح قدامی: از پریتونئوم اومنتوم بزرگ پوشیده می شود.در طرف چپ وبالا در مقابل دیافراگم قرار دارد که ان را از قاعده ریه چپ قلب ودنده های ۷-۸و۹ وفضاهای بین دنده ای مربوطه جدا می کند.طرف راست ان لوب های چپ وچهارگوش کبد وجدار قدامی ابدومن مجاور می باشد
سطح خلفی: به وسیله پریتونئوم لسرساک پوشانیده می شود به جز در نزدیکی سوراخ کاردیاک ,جایی که یک ناحیه مثلثی به نام ناحیه برهنه در تماس با پایه چپ دیافراگم و گاهی غده سوپرنال چپ می ماند.این سطح در مجاورت دیافراگم ,طحال ,غده سوپرنال چپ ,قسمت فوقانی کلیه چپ سطح قدامی پانکراس,خم کولیک چپ ومزوکولون عرضی است
قسمتهای تشکیل دهنده معده
صفحه ای که از بریدگی زاویه ای خم کوچک معده میگذرد,آن را به یک قسمت چپ یا تنه ویک قسمت راست یا بخش پیلوریک تقسیم می کند.قسمت فوقانی تنه ,فوندوس (قعر) است که به وسیله صفحه ای که بطور افقی از سوراخ کادیاک می گذرد از بقیه تنه مشخص می گردد.در طرف راست صفحه ای که از شیار بینابینی با زاویه
قا ئمه نسبت به محور طولی این قسمت میگذرد ,کانال پیلوریک قرار داردکه به صورت یک حلقه عضلانی بنام اسفنگتر پیلوریک تمام می شود
تقسیمات معده
کاردیا
بخشی از معده ,بلافاصله در مجاورت مری ابدومینال است. در نتیجه این قسمت شامل بخش پروگزیمال خم کوچک و قسمت تحتانی بخش صاعد فوندوس می باشد. لمس کاردیا تفاوت اشکاری را دربافت ان در مقایسه با قسمت تحتانی مری نشان می دهد.کاردیا سخت ومقاوم است در حالیکه مری تحتانی نرم واسفنجی می باشد . شریان گاستریک چپ با گذشتن از لایه خلفی لیگمان هپاتوگاستریک,نزدیک به کاردیای معده وکنار چپ وازاد لیگمان به خم کوچک می رسد.
فوندوس
در جاییکه انتهای چپ مری به قطعه چپ کاردیا در یک زاویه حاده می رسد به نام بریدگی کاردیاک معده آغاز می گردد.فوندوس از بریدگی کاردیاک و یا نقطه ای در زیر گنبد چپ دیافراگم بالا رفته و تا غضروف دنده ۵ می رسد وقتی فوندوس به طور کامل متسع گردد فشاری را از طریق دیافراگم نازک روی آن به قلب و احشای مدیاستینال دیگر مجاور آن وارد می گردد طرف چپ فوندوس عملا قطعه فوقانی خم کوچک را تشکیل می دهد. فوندوس از لایه های عضلانی (حلقوی,طولی و مایل)ساخته شده است .فوندوس ممکن است به وسیله گاز مایع یا غذا به طور مجزا یا توام متسع گردد
تنه
بزرگترین قسمت معده است که در خم کوچک از کاردیا تا کنار فوقانی بریدگی زاویه ای و در خم بزرگ از قاعده فوندوس تا نقطه ای در زیر بریدگی زاویه ای امتداد پیدا می کند تنه در حدود دو سوم معده را شامل شده و مسئول ساختن اسید کلریدریک به وسیله سلول های پاریتال استر کننده آن است بریدگی زاویه ای به وسیله تنگی سطوح هر دو خم کوچک و بزرگ به وجود می آید
آنتروم پیلوریک
از انتهای بریدگی زاویه ای تا ابتدای کانال پیلوریک می باشد این قسمت به وسیله باریک شدگی مجرای معده(تا حدود دوسوم)مشخص می گردد.طول آنتروم حدودا ۵ سانتی متر است
کانال پیلوریک
ناحیه کوتاه وضعیف از معده است که ۳ سانتی متر قبل از پیلوروس در محل تمام شدن آنتروم قرار گرفته و در طرف راست تا پیلوروس امتداد پیدا می کند. این ناحیه گاسترین ترشح می کند که باعث تحریک ترشح اسید به وسیله تنه معده می شود
پیلوروس
تحتانی تحتانی ترین قسمت معده که در محل اتصال معده و دئودنوم قرار گرفته و به وسیله حلقه کاملا ضخیم از عضلات حلقوی معده به نام اسفنگتر پیلور احاطه می شود
ساختمان معده
جدار معده ۴ لایه دارد
پرده مخاطی:معده را آستر می کند دارای ظاهری نرم و مخملی و در صورت تازه بودن صورتی رنگ است
پوشش زیر مخاطی:از بافت همبندی محیطی و عروق خونی ولنفی تشکیل شده است
پوشش عضلانی:به صورت عضلات حلقوی داخلی و طولی خارجی به علاوه یک لایه رشته های مایع می باشد
پوشش سروزی:از مقدار کمی بافت محیطی تشکیل شده, حاوی تعدادی عروق خونی و لنفی بزرگتر است
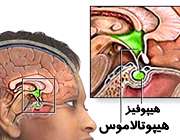
غده هیپوتالاموس چه کار میکند؟
هیپوتالاموس قسمتی از مغز انسان می باشد که در زیر تالاموس و درست در قسمت بالای ساقه مغز واقع شده است. اندازه هیپوتالاموس در یک انسان بالغ، تقریبا به اندازه یک بادام می باشد.
یکی از مهم ترین وظایف غده هیپوتالاموس، برقراری ارتباط بین دستگاه عصبی و سیستم غدد درون ریز می باشد. سیستم غدد درون ریز کار ترشح هورمون ها را بر عهده دارد.
از دیگر وظایف غده هیپوتالاموس می توان به انجام فرایند های متابولیکی و فعالیت های مربوط به سیستم عصبی خودکار اشاره کرد.
رگ های خونی بین غده هیپوتالاموس و غده هیپوفیز، هورمون های ترشح شده از هیپوتالاموس را به غده هیپوفیز می رسانند.
غده هیپوتالاموس با غده هیپوفیز ارتباط نزدیک عصبی و خونی دارد، به این صورت که هورمونهای بخش پسین هیپوفیز به وسیله هیپوتالاموس ساخته میشوند و ترشح هورمونهای بخش پیشین آن به وسیله موادی که هیپوتالاموس میسازد، تنظیم میشود .
غده هیپوتالاموس هورمون هایی را تولید می کند که در مهار و تحریک هورمون های دیگر بدن موثرند.
سایر اعمال هیپوتالاموس عبارتند از تنظیم:
- ضربان قلب و فشار خون
- دمای بدن
- برقراری تعادل بین مایعات بدن
- اشتها و وزن بدن
- ترشحات غدد معده و روده
هیپوتالاموس وظیفه کنترل بسیاری از احساسات پیچیده، خلقوخو، رفتارهای انگیزشی مانند گرسنگی و مصرف غذا و هر چیزی که به نوعی با مفهوم لذت بردن، رضایت و آرامش و فعالیت های خلاقانه در ارتباط باشد را بر عهده دارد.
هورمون های هیپوتالاموس
هورمون هایی که از هیپوتالاموس ترشح می شوند، عبارتند از:
- هورمون ضد ادرار : با افزایش ترشح این هورمون در خون، آب بیشتری توسط کلیه ها جذب می شود و در نتیجه، ادرار کمتری تولید می شود.
- هورمون آزادکننده کورتیکوتروپین : پس از آن که این هورمون از هیپوتالاموس ترشح شد، پیام هایی را به قسمت قدامی غده هیپوفیز می فرستد تا غدد آدرنال (فوق کلیه)، کورتیکواستروئید آزاد کنند. آزاد شدن این ماده سبب تنظیم سوخت و ساز بدن می شود و پاسخ های ایمنی را تنظیم می کند.
- هورمون آزادکننده گنادوتروپین : آزاد شدن این هورمون از غده هیپوتالاموس سبب تحریک قسمت قدامی غده هیپوفیز می شود و غده هیپوفیز هورمونی ترشح می کند تا سبب آزاد شدن هورمون تحریک کننده فولیکول (FSH) و هورمون تولید جسم زرد (LH) در زنان شود. عملکرد منظم این هورمون، سبب عملکرد طبیعی تخمدان ها در خانم ها و بیضه ها در مردان می شود.
- هورمون آزادکننده یا بازدارنده هورمون رشد: با تاثیر هورمون غده هیپوتالاموس بر غده هیپوفیز هورمون آزادکننده یا بازدارنده رشد، تولید و ترشح می شود. این دو هورمون اثراتی عکس یکدیگر دارند. تولید هورمون تحریک کننده رشد در سنین کودکی و نوجوانی، بسیار ضروری است و سبب حفظ ترکیب سالم بدن می شود.
این هورمون ها در افراد بالغ و بزرگسال به حفظ سلامت استخوان ها و توده های عضلانی کمک می کند و بر توزیع چربی بدن تاثیر می گذارد.
- هورمون اکسی توسین : تولید و ترشح هورمون اکسی توسین در بدن، سبب ایجاد فرایند های مختلفی مانند اوج لذت جنسی، توانایی در اعتماد کردن به افراد، تنظیم درجه حرارت بدن، تنظیم ساعت درونی بدن و ترشح شیر از سینه مادر می شود.
- هورمون آزادکننده یا بازدارنده پرولاکتین: این هورمون به نام هورمون دوپامین نیز شناخته می شود. این دو هورمون مخالف یکدیگر عمل می کنند. هورمون های آزادکننده پرولاکتین سبب تولید شیر در مادر می شود و هورمون های باز دارنده پرولاکتین سبب مهار تولید شیر در سینه های مادر می شود.
- هورمون آزادکننده تیروتروپین: این هورمون بر روی غده تیرویید تاثیر می گذارد و سبب ترشح هورمون (TSH) می شود . هورمون های غده تیروئید سبب تنظیم سوخت و ساز بدن می شود و رشد و انرژی بدن را نیز کنترل می کنند.
بیمار شدن هیپوتالاموس چه عوارضی دارد؟
بروز بیماری و یا ایجاد اختلال در هیپوتالاموس منجر به بروز بیماری های هیپوتالامیکی می شود. برای مثال اگر آسیب فیزیکی به منطقه ای از سر که جزیی از هیپوتالاموس محسوب می شود، وارد شود، ممکن است سبب بروز این نوع اختلال و یا بیماری شود.
ضربه به سر از شایع ترین علل بیماری های هیپوتالاموس گزارش شده است.
بیماری های مربوط به هیپوتالاموس می تواند منجر به اختلال در اشتها و بروز اختلالات در ساعت درونی بدن شود.
اما از آنجا که هیپوتالاموس بر بسیاری از بخش های سیستم غدد درون ریز اثر می گذارد، مشخص کردن علت اصلی بروز اختلال هیپوتالاموس بسیار دشوار به نظر می رسد.
به طور کلی باید گفت غده هیپوتالاموس و غده هیپوفیز ارتباط نزدیکی با هم دارند و مشخص کردن وجود اختلال در یکی از آن دو برای پزشک بسیار پیچیده و دشوار می باشد. با این حال آزمون های مختلفی برای مشخص کردن دقیق علت مشکل وجود دارد.